 |
| Radiografía lateral del dedo donde se observa bien la fractura. |
La lesión era mala, de las que inicialmente parecen una tontería pero suelen dejar secuelas. Ese fragmento fracturado recibe la inserción de los fuertes ligamentos que estabilizan el dedo e impiden la hiperextensión, la llamada "placa volar", por lo que en caso de quedar destensados cabría esperar una mala evolución con rigidez e inestabilidad.
De entrada se plantearon las dos opciones habituales: no operar u operar.
Si no se operaba, no era factible mejorar la reducción (la colocación en su sitio originario) del fragmento fracturado mediante manipulación externa, por lo que se debería inmovilizar con una férula y esperar bastante tiempo a que el tejido fibroso que crece entre el hueso y el fragmento fracturado estabilizara la lesión. pero quedaría bastante separado de su sitio anatómico, dejando la placa volar destensada, por lo que no cumpliría su función estabilizadora y ese dedo quedaría inestable, frágil ante cualquier traumatismo, y doloroso. Y además el fragmento quedaría ocupando el espacio de flexión de la articulación, causando limitación de la movilidad. El tratamiento conservador (no operar) no parecía muy seguro, pero un especialista en mano al que consulté el caso me aconsejo no operar (como mal menor).
La opción de operar (abrir, llegar hasta el fragmento de hueso, colocarlo en su sitio y fijarlo con un tornillo) tenía bastantes riesgos, pues el fragmento era muy pequeño y podía romperse, o no quedar bien colocado en su sitio, o se podían dañar alguna de las delicadas estructuras de esa zona anatómica (nervios, arterias, tendones, vainas y poleas de los tendones, cápsula articular, placa volar). También sabemos que incluso sin dañar esas estructuras, la propia manipulación quirúrgica de algunas zonas (como la de este caso) puede y suele provocar una reacción de fibrosis, una cicatriz interna que siempre causa rigidez: en unos pacientes mucha y en otros poca, siendo impredecible la evolución.
Tras valorar ventajas en inconvenientes de ambas opciones, decidí operar, usando una técnica poco habitual.
El abordaje fue por la zona volar o anterior del dedo, con incisión en uve, y tras separar los paquetes vasculo-nerviosos y los tendones flexores, identifiqué el fragmento, lo liberé y limpié de fibrina (habían pasado 10 días desde el traumatismo) y de hematoma, limpié la zona fracturada de la falange, hice dos agujeros con aguja de Kirschner a motor tanto en el hueso como en el fragmento, pasé un hilo de sutura con aguja recta por esos agujeros, recoloqué el fragmento en su lugar originario y "cosí" el fragmento, pasándo los hilos por los túneles de la falange y sacándolos a través de la piel al otro lado del dedo, y fijándolos (tras comprobar la correcta reducción: que el fragmento de hueso queda en su sitio originario) anudándolor sobre un botón (que ya viene en el kit de sutura). Los túneles en la falange se hacen desde el foco de la fractura (el sitio donde el hueso está roto), pero se deben dirigir a un lateral del dedo, no al dorso, para no atravesar al tendón extensor, lo que limitaría el movimiento del dedo. La comprobación de rayos X en quirófano fue satisfactoria, aunque realmente no hacía falta hacerla porque ya se veía reducido in situ. La operación concluyó con la sutura meticulosa de la polea (con hilo fino reabsorbible) y de la piel, y el enfermo se fue a su casa esa misma tarde (la anestesia fue solo del brazo afecto).
Hicimos controles y curas periódicas, retire los puntos a los 10 y 14 días (mitad y mitad), estuvo inmovilizado con una férula corta 14 días y con vendaje elástico otro tanto, y a los 35 días consideré que la osteosíntesis (fijación de una fractura) realizada ya era estable, y cortando la sutura de los hilos en el botón extraje el hilo sin dificultad. Una semana más con vendaje, y comienzo de la rehabilitación.
La evolución ha sido muy buena, con regreso progresivo al deporte (sin uso de la mano para esfuerzos ni juegos con balón, por el peligro de impacto) desde el primer mes, recuperando la movilidad y la estabilidad casi total al tercer mes.
Esta ha sido un buen caso: fue muy bien para lo que cabría esperar. Pero no siempre ocurre lo mismo, y tanto haciendo tratamiento conservador (no operar) como quirúrgico (operando) hay fracturas articulares de los dedos que a veces evolucionan muy mal y dejan problemas de rigidez, dolor, deformidades e inestabilidad.
 |
| Radiografía inicial donde se observa la fractura sólo en la visión lateral (a la derecha). |
 |
| Control radiográfico postoperatorio (Rx lateral). |
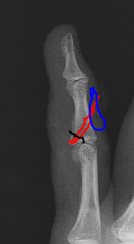 |
| Para entender la operación: En negro el trazo de fractura. En rojo, la posición de los hilos de sutura. En azul el botón (al otro lado del dedo). |
 |
| Control a los tres meses y medio. |
 |
| Abordaje quirúrgico por vía volar (anterior o palmar) |
 |
| El fragmento fracturado se reposiciona: ya están pasados los dos hilos a través del hueso (sendos túneles en la falange media) |
 |
| Tres días tras la intervención. Se observa la herida suturada y el botón en el borde radial de F2 donde están atados los dos hilos que sujetan el fragmento fracturado ya reducido. |
 |
| Imagen del botón. El paciente puede ducharse y hacer curas en casa. |
 |
| A los 14 días se retiraron los puntos, dejando el botón. |
 |
| Cinco semanas tras la operación: dando un pequeño corte al hilo sobre el botón, se retira toda la sutura y también el botón. |
Si quieres hacer alguna pregunta o dejar un comentario, puedes hacerlo a continuación.
Un saludo.
PD: fotos del aspecto clínico y movilidad a los 4 meses y una semana de la operación:
PD: Fotos de un caso similar publicado en un artículo de referencia:





Muchas gracias. Lindo caso.
ResponderEliminar