El término pseudoartrosis es muy clásico y los traumatólogos de habla hispana lo seguimos usando mucho. Su traducción al inglés es "Non Union" o No unión. La tendencia actual en castellano es decir y escribir seudoartrosis, sin la "pe" inicial (igual que ahora se dice Sicólogo en vez del clásico término Psicólogo). Las dos opciones son correctas, aunque en lenguaje culto se suele usar la "pe" antes de la "ese" (debido a que en griego se escribía con la letra psi).
 |
La letra griega psi,
símbolo de la psicología. |
Una pseudoartrosis aparece en un hueso tiempo después de haberse producido una fractura de ese hueso, cuando por diversos motivos esa fractura no consolida (no cura, no unen los fragmentos fracturados): y el hueso que se había roto se queda dividido en dos fragmentos, con un tejido fibroso interpuesto entre esas dos partes, y con cierto movimiento entre ellas, lo que podría parecer una nueva articulación o unión entre dos huesos.
Por eso se llama pseudoartrosis, en el sentido de falsa articulación, donde "pseudo" significa "parecido a" o "falsa", y "artrosis" en este caso significa "articulación": y se llama así porque parece o simula una nueva articulación, una zona de unión entre dos huesos distintos (que inicialmente eran uno solo). La palabra puede dar lugar a confusión, porque asociamos el termino "artrosis" a desgaste de una articulación, pero en este caso particular "artrosis" no se refiere a una articulación normal que se ha desgastado.
Cuando se produce una fractura aguda, el proceso reparativo trata de unir esos fragmentos. Pero cuando pasa el tiempo y no se consigue la curación (llamada en el caso del hueso consolidación) se establece la pseudoartrosis. Si no se le pone apellido, las pseudoartrosis son siempre postraumáticas.
También pueden diagnosticarse pseudoartrosis congénitas (se nace con falta de unión de un hueso) o pseudoartrosis postquirúrgicas (después de una operación de osteotomía), ambas poco frecuentes.
La pseudoartrosis postraumática puede ser hipertrófica o hipervascular, por falta de inmovilización en el foco de fractura pero también puede ser atrófica o hipovascular, por falta de aporte sanguíneo. Se denomina pseudoartrosis flotante cuando no hay contacto entre los extremo óseos.
A diferencia de los retardos de consolidación, en la pseudoartrosis la curación espontánea es imposible. La pseudoartrosis congénita se debe a un fallo en el desarrollo de un hueso y es de muy difícil tratamiento.
Una pseudoartrosis de un hueso (puede ocurrir en cualquier hueso que se fracture) puede ser asintomática, en cuyo caso no hay que hacer nada. Pero con frecuencia ocasionan dolor y limitación funcional (incapacidad para hacer las actividades normales, para soportar el peso o para mover normalmente la extremidad). Su tratamiento es complejo, y cuando se operan suelen necesitar injerto de hueso y material de osteosintesis (placas y tornillos, o clavos intramedulares).
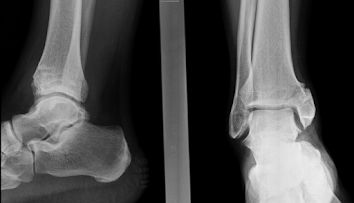
Se presenta el caso de un varón de 50 años que tuvo en su adolescencia una fractura del tobillo, del extremo de la tibia con afectación alta del maléolo. La fractura fue tratada con yeso y reposo, pero no consolidó: sin embargo las molestias fueron desapareciendo y no se indicó el tratamiento quirúrgico. En este caso no es fácil hacer el diagnóstico con radiografía simples, y fue necesario hacer un TAC para identificar bien la lesión.
El paciente ha hecho vida normal, pero actualmente presenta síntomas leves, aunque bien tolerados. Refiere que las molestias aumentan al hacer actividad.
Las imágenes de las radiografías (arriba) y del TAC (abajo) son muy características:
 |
| Imagen tridimensional del TAC. |
 |
Corte frontal o coronal del TAC.
Se marca con una flecha la zona de pseudoartrosis.
|
PD. Artículo relacionado: "¿Fractura aguda de escafoides o pseudoartrosis (fractura previa no unida)? Cuando el paciente no cuenta toda la verdad."
VER.