He atendido a un paciente de 42 años. Había tenido un pequeño accidente de tráfico. Su estado de salud es excelente: no toma calmantes y hace vida normal. Le he preguntado por el trabajo y me ha dicho que no trabaja, que es pensionista. ¿El motivo? Me operaron hace 10 años de la columna, de una hernia discal, y me declararon pensionista. ¿Y le duele algo? No. Ahora ya no...
El paciente tenía 32 años cuando le operaron. Había trabajado en el puerto. Si empezó a trabajar con 18 años, quizá había cotizado, como mucho, 14 años... Y si llega a vivir 82 años (que es la esperanza de vida media) habrá cobrado durante 50 años un sueldo, una pensión, sin hacer nada.
Yo creo que es injusto e inmoral, porque no debería vivir de ayudas de la sociedad sin hacer nada una persona que podría trabajar perfectamente. No le echo la culpa a él, sino al sistema.
Cambiemos el sistema, por favor.
Fracturas, artrosis, lesiones deportivas, osteoporosis, dolor y tumores óseos, accidentes, anatomía del aparato locomotor, cirugía ortopédica... Un Blog abierto sobre temas médicos y traumatológicos, escrito por Pedro Larrauri, médico Traumatólogo y Cirujano Ortopédico, Profesor Asociado de la Universidad de Vigo, ejerciendo en esta ciudad desde hace más de 35 años (actualmente en el Hospital Concheiro Vigo, tel: 986411466)
Enlace a mi Blog de temas sociales y políticos.
domingo, 19 de mayo de 2019
viernes, 5 de abril de 2019
Una fractura diferida de tibia que pasó desapercibida.
Caso clínico.
He atendido a un paciente varón, de 50 años, que hace 35 días sufrió el impacto directo de una piedra en su pierna derecha. Le produjo dolor intenso y una herida.
Acudió a Urgencias. Se hizo una radiografía que era normal, y se hizo cura de la herida.
Lo revisó otro Traumatólogo tres días después, y seguía con dolor en el tercio distal de la pierna y en el tobillo, por lo que le pidió una Resonancia Magnética (RM). El paciente se hizo esa prueba una semana después, pero como iba mejor no acudió a revisión.
Pero tres semanas más tarde dio un pequeño golpe contra el suelo, apoyando la pierna, y notó aumento del dolor, por lo que acudió de nuevo al Hospital, y esta vez a mi consulta.
La RM del tobillo (hecha 20 días antes) evidenciaba tenosinovitis del extensor común de los dedos y algo de líquido en la articulación astrágalo-escafoidea. Nada grave. En la pierna se observaba edema en tejido celular subcutáneo con edema subperióstico y en médula ósea de la tibia, con dudas sobre posible etiología traumática o infecciosa. El aspecto de la herida era de sobreinfección, con escara central necrótica de 1.5 cm de diámetro, y celulitis periférica eritematosa (infección de aspecto no muy agresiva). Interpreté que el dolor y todos los hallazgos eran por esa infección. Le hice y prescribí curas, y un ciclo de antibiótico (Ciprofloxacino 500mg/12 h 7 días), reposo relativo y revisión en una semana.
Cuando el paciente volvió, la herida estaba mucho mejor, sin embargo tenía cada vez más dolor en la pierna, y no podía apoyar el pie en el suelo, necesitando usar muletas para desplazarse. Me extrañó mucho esa evolución, porque además el paciente no estaba en situación de baja (y a veces algún paciente simula dolor e incapacidad, pero no era el caso). Y aunque no había muchos motivos, se me ocurrió pedirle una nueva radiografía. El paciente dijo que ya le habían hecho una, y una RM, y que no se había visto nada en esas pruebas: pero insistí. Y la sorpresa fue que la radiografía mostró una fractura sin desplazar en la tibia, en la zona del impacto de la piedra.
La explicación al misterio es que el impacto inicial había ocasionado una fisura, imperceptible en la primera radiografía (era completamente normal) y en la RM (solo se veía un poco de edema óseo, que se consideró consecuencia de la herida y no se valoró como fisura); y que en el segundo traumatismo, que fue de poca energía, la fisura se abrió y causó dolor por inestabilidad en el foco.
Si no se hubiera hecho esa segunda radiografía y le hubiera dicho al paciente que siguiera andando, que no tenía nada grave, quizá se podría haber producido un desplazamiento secundario de la fisura, que incluso hubiera podido exigir tratamiento quirúrgico.
He atendido a un paciente varón, de 50 años, que hace 35 días sufrió el impacto directo de una piedra en su pierna derecha. Le produjo dolor intenso y una herida.
Acudió a Urgencias. Se hizo una radiografía que era normal, y se hizo cura de la herida.
Lo revisó otro Traumatólogo tres días después, y seguía con dolor en el tercio distal de la pierna y en el tobillo, por lo que le pidió una Resonancia Magnética (RM). El paciente se hizo esa prueba una semana después, pero como iba mejor no acudió a revisión.
Pero tres semanas más tarde dio un pequeño golpe contra el suelo, apoyando la pierna, y notó aumento del dolor, por lo que acudió de nuevo al Hospital, y esta vez a mi consulta.
La RM del tobillo (hecha 20 días antes) evidenciaba tenosinovitis del extensor común de los dedos y algo de líquido en la articulación astrágalo-escafoidea. Nada grave. En la pierna se observaba edema en tejido celular subcutáneo con edema subperióstico y en médula ósea de la tibia, con dudas sobre posible etiología traumática o infecciosa. El aspecto de la herida era de sobreinfección, con escara central necrótica de 1.5 cm de diámetro, y celulitis periférica eritematosa (infección de aspecto no muy agresiva). Interpreté que el dolor y todos los hallazgos eran por esa infección. Le hice y prescribí curas, y un ciclo de antibiótico (Ciprofloxacino 500mg/12 h 7 días), reposo relativo y revisión en una semana.
Cuando el paciente volvió, la herida estaba mucho mejor, sin embargo tenía cada vez más dolor en la pierna, y no podía apoyar el pie en el suelo, necesitando usar muletas para desplazarse. Me extrañó mucho esa evolución, porque además el paciente no estaba en situación de baja (y a veces algún paciente simula dolor e incapacidad, pero no era el caso). Y aunque no había muchos motivos, se me ocurrió pedirle una nueva radiografía. El paciente dijo que ya le habían hecho una, y una RM, y que no se había visto nada en esas pruebas: pero insistí. Y la sorpresa fue que la radiografía mostró una fractura sin desplazar en la tibia, en la zona del impacto de la piedra.
La explicación al misterio es que el impacto inicial había ocasionado una fisura, imperceptible en la primera radiografía (era completamente normal) y en la RM (solo se veía un poco de edema óseo, que se consideró consecuencia de la herida y no se valoró como fisura); y que en el segundo traumatismo, que fue de poca energía, la fisura se abrió y causó dolor por inestabilidad en el foco.
Si no se hubiera hecho esa segunda radiografía y le hubiera dicho al paciente que siguiera andando, que no tenía nada grave, quizá se podría haber producido un desplazamiento secundario de la fisura, que incluso hubiera podido exigir tratamiento quirúrgico.
 |
| La primera Radiografía, normal. |
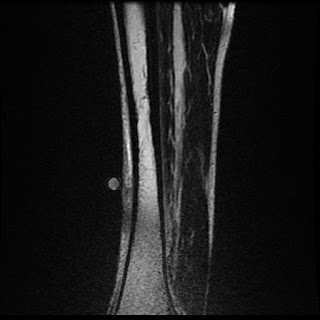 |
| Resonancia en secuencia T2, normal. El marcador redondo señala la zona de la herida. |
 |
| RM en secuencia STIR, que muestra ligero edema oseo (se ve un poco más blanco) en la tibia derecha. |
 |
| La Rx hecha 5 semanas después del traumatismo, donde se aprecia la línea de fractura (no desplazada), sobre todo en la proyección lateral (a la izquierda y arriba) |
 |
| Rx de control un mes después. Se empieza a ver el callo de consolidación perióstico alrededor de la fractura. Persiste limitación y dolor al andar, pero cada vez menos. |
miércoles, 3 de abril de 2019
Lesiones ligamentosas y luxaciones de los dedos: no se debe mover antes de tiempo.
Siguió revisión en consulta de Trauma y se mantuvo inmovilización con férula de aluminio.
Pero a los 15 días el paciente se encontraba bien y pidió el alta. Se le aconsejó precaución y mantener vendaje.
Pero el paciente empezó a jugar partidos y el dedo se le inflamó mucho.
Acudió de nuevo a consulta un mes más tarde, con inflamación importante, con dolro y rigidez.
La Ecografía realizada evidenciaba engrosamiento capsular difuso, engrosamiento del ligamento colateral radial, y rotura central de la placa volar. La Radiografía muestra congruencia en flexo.
Dos enseñanzas que obtenemos de este caso:
No todas las lesiones ligamentosas de los dedos de la mano acaban bien: el factor personal de cada paciente tiene una influencia incontrolable, pues unos pacientes curan muy bien y recuperan la movilidad enseguida y completamente, mientras que otros pacientes con la misma lesion hacen una fibrosis interna abundante (como en este caso) y acaban con una inflamación crónica de la articulación que causa rigidez y a veces dolor.
La otra enseñanza es que es mejor inmovilizar la articulación (o no forzarla) al menos tres semanas, para tratar de evitar que se desencadene ese proceso de fibrosis.
PD. Repaso de conceptos:
Esguince: rotura parcial o total de cápsula y ligamentos que unen un hueso a otro en una articulación. Se produce por una angulación forzada, y a veces ocasionan una pequeña fractura por arrancamiento.
Luxación: rotura capsular y ligamentosa en una articulación que produce pérdida de contacto de las dos superficies articulares ("el hueso se sale del sitio")
 |
| Esquema de articulación y lesiones. Donde pone ligamentos debería poner cápsula reforzada por ligamentos. Cuando se produce una luxación lo habitual es que rompa también la capsula. |
PD2. Enlace a otro artículo relacionado: tratamiento quirúrgico de fractura articular de dedo: VER
viernes, 1 de marzo de 2019
Mi trabajo día a día como Traumatólogo en HM Vigo.
 |
| Mis compañeros traumatólogos. |
Ya llevo siete años en este Hospital, que no es muy grande pero es muy funcional y efectivo. Los jueves por la mañana suelo operar, y a veces tengo cirugía alguna tarde, o urgencias en cualquier momento. El hospital cuenta con tres quirófanos, y resuelvo tanto patología traumática (fracturas y luxaciones, artroscopias de rodilla, sutura de tendones y heridas...) como patología ortopédica (operaciones para artrosis, juanetes, quistes...).
 |
| La operación de esta mañana. Osteosíntesis con placa y tonillos de una fractura compleja de clavícula en un ciclista. |
Cuando estoy en el Hospital ayudo si es necesario a los médicos de Urgencias, que están presentes las 24 horas del día todos los días. Y además estoy cinco o seis días al mes de Traumatólogo de Guardia localizado, durante el turno de 24 horas, disponible para acudir al Hospital cuando viene alguna patología compleja que requiere operación...
Así es mi vida laboral. Soy de las afortunadas personas que trabajan en lo que más les gusta. Estudié Medicina y lo sigo haciendo, porque seguí el consejo de mi sabio abuelo (el Dr. Isidro Puebla): un médico tiene que estudiar toda la vida. Y cuando terminé la Carrera en la Universidad Autónoma de Madrid, en 1982, decidí ser traumatólogo: y desde entonces me he dedicado a esta especialidad. He trabajado en diversos Hospitales (sobre todo 28 años en Povisa, ver mi despedida), y desde enero de 2012 estoy en este Hospital, que antes se llamaba El Castro, pero ahora, desde hace dos años, se llama HM Vigo (de la cadena de Hospitales privados HM). Y sigo tratando de hacer bien mi trabajo y de ayudar a todos los que puedo a que lleven mejor su vida, con más salud. Es un privilegio, y se me da bien.
miércoles, 27 de febrero de 2019
Artrosis de la base del pulgar (rizartrosis) avanzada. Tratamiento quirúrgico.
La palabra "rizartrosis" es un término clásico que utilizamos para nombrar la artrosis (desgaste articular) que se produce en la base del dedo pulgar, entre los huesos trapecio y primer metacarpiano. Su presencia es muy frecuente con la edad, y está condicionada por la actividad manual, por antecedentes traumáticos, y sobre todo por la genética (componente hereditario). Y ocurre mucho más en mujeres que en hombres (quizá por falta de resistencia de los ligamentos que sujetan los dos huesos que forman la articulación, que se van moviendo de su sitio y se desgastan enseguida).
El esqueleto del dedo pulgar comienza en la muñeca en el radio, pasa por el escafoides, sigue por un hueso cuadrangular llamado trapecio, y después están el primer metacarpiano y las dos falanges del pulgar. La articulacion trapecio-metacarpiana es el punto débil de esa cadena, y la sobrecarga continuada a ese nivel -usando el dedo pulgar muchos años- produce una inestabilidad, que tiende a desgatar el cartílago que recubre ambos huesos (artrosis) y a ir desplazando la base del dedo pulgar de su sitio, que se mueve poco a poco hacia fuera, apareciendo lo que se llama subluxación.
Se produce deformidad local (abultamiento) y dolor que aumenta con la actividad de agarre y pinza, y al palpar y mover. En algunos casos avanzados se produce una deformidad del dedo en bayoneta, con hiperextensión compensadora de la articulación MCF (metacarpofalángica) del pulgar, (para poder seguir cogiendo cosas con el pulgar), como en el caso que se muestra:
La rizartrosis se trata evitando esfuerzos, con hielo y reposo cuando duele, con férulas que sujetan la articulación, con medicamentos que frenan la artrosis (pej. condroitín sulfato), con analgésicos y anti inflamatorios, con corrientes (ultrasonidos) y rehabilitación, con infiltraciones locales...
Cuando no mejora y da muchos síntomas indicamos el tratamiento quirúrgico. La técnica habitual que realizo es la extracción del hueso trapecio (trapecectomía) cosiendo algunos tendones de la zona de forma que sujeten la articulación en su sitio. Es una operación que se suele hacer con anestesia solo del brazo, y que da muy buenos resultados en un alto porcentaje de casos, resolviendo el problema definitivamente (pero como todo en medicina puede tener complicaciones...)
En este caso, una mujer de 77 años que llevaba mucho tiempo con dolor e incapacidad (y retrasando la operación), le realicé una intervención consistente en extraer el hueso trapecio (trapecectomía) y hacer una plastia tendinosa cosiendo parte del tendón abductor a la cápsula y al palmar mayor, para evitar que aumente la subluxación. La MCF irá recuperando y ganando flexión con fisioterapia. Esta es la radiografía tras la operación (comparar con la previa):
El esqueleto del dedo pulgar comienza en la muñeca en el radio, pasa por el escafoides, sigue por un hueso cuadrangular llamado trapecio, y después están el primer metacarpiano y las dos falanges del pulgar. La articulacion trapecio-metacarpiana es el punto débil de esa cadena, y la sobrecarga continuada a ese nivel -usando el dedo pulgar muchos años- produce una inestabilidad, que tiende a desgatar el cartílago que recubre ambos huesos (artrosis) y a ir desplazando la base del dedo pulgar de su sitio, que se mueve poco a poco hacia fuera, apareciendo lo que se llama subluxación.
Se produce deformidad local (abultamiento) y dolor que aumenta con la actividad de agarre y pinza, y al palpar y mover. En algunos casos avanzados se produce una deformidad del dedo en bayoneta, con hiperextensión compensadora de la articulación MCF (metacarpofalángica) del pulgar, (para poder seguir cogiendo cosas con el pulgar), como en el caso que se muestra:
Cuando no mejora y da muchos síntomas indicamos el tratamiento quirúrgico. La técnica habitual que realizo es la extracción del hueso trapecio (trapecectomía) cosiendo algunos tendones de la zona de forma que sujeten la articulación en su sitio. Es una operación que se suele hacer con anestesia solo del brazo, y que da muy buenos resultados en un alto porcentaje de casos, resolviendo el problema definitivamente (pero como todo en medicina puede tener complicaciones...)
En este caso, una mujer de 77 años que llevaba mucho tiempo con dolor e incapacidad (y retrasando la operación), le realicé una intervención consistente en extraer el hueso trapecio (trapecectomía) y hacer una plastia tendinosa cosiendo parte del tendón abductor a la cápsula y al palmar mayor, para evitar que aumente la subluxación. La MCF irá recuperando y ganando flexión con fisioterapia. Esta es la radiografía tras la operación (comparar con la previa):
Otra opción quirúrgica en realizar una artrodesis (fijar el movimiento entre el trapecio y el primer metacarpiano), como en este caso:
lunes, 21 de enero de 2019
Fractura del quinto dedo del pie: los peligros de caminar descalzo y a oscuras.
Se presentan un Caso Clínico: Fractura de falange proximal del 5º dedo del pie izquierdo. Radiografías en Urgencias. Se hizo reducción. Se mantuvo con vendaje sindesmal y reposo los primeros días. Se muestra la Radiografía de control mes y medio después, cuando causó alta por curación.
Este tipo de fractura es bastante frecuentes, y se produce habitualmente caminando descalzo en casa, sobre todo por la noche y a oscuras, y al golpear el borde del pie con una mesa u otro mueble. Se siente un dolor agudo y se inflama la zona. A veces el paciente espera unos días a acudir a Urgencias pensando que le va a pasar. Si hay dudas de fractura se debe hacer una radiografía.
Cuando en la radiografía se evidencia un desplazamiento de la fractura se debe proceder a una reducción, dando un tirón del dedo y corrigiendo la deformidad. Se puede hacer sin anestesia, con cloretilo spray o inyectando anestesia local en el trayecto proximal del nervio sensitivo. Si solo hay una pequeña deformidad se puede dejar sin reducir, pues una falta de reducción leve o moderada no da problemas funcionales ni estéticos. Tampoco hace falta poner escayola: simplemente hacer reposo los primeros días con pie elevado, aplicación de hielo y toma de algún anti-inflamatorio; se puede poner un vendaje sindesmal (el 4º y el 5º dedos unidos por una venda o esparadrapo), indicar un calzado cómodo o abierto por delante, y se permite la carga parcial y progresiva salvo que haya problemas de circulación por el edema. Se va recuperando la actividad progresivamente según va disminuyendo la inflamación y el dolor, que es variable en cada paciente y en cada caso.
viernes, 18 de enero de 2019
Quemadura de piel por spray de frío (Cloretilo) en deportista.
Imagen clínica: quemadura cutánea por spray de crioanestesia.
Deportista de 14 años que jugando al fútbol sufre una caída. Es atendido por los auxiliares por referir dolor intenso en la cadera. Le aplican spray Cloretilo. Acude a Urgencias. Tres días después acude a mi consulta de Traumatología.
Aparte del dolor en el muslo correspondiente a una lesión por contusión muscular, presenta una lesión cutánea que se muestra:
Deportista de 14 años que jugando al fútbol sufre una caída. Es atendido por los auxiliares por referir dolor intenso en la cadera. Le aplican spray Cloretilo. Acude a Urgencias. Tres días después acude a mi consulta de Traumatología.
Aparte del dolor en el muslo correspondiente a una lesión por contusión muscular, presenta una lesión cutánea que se muestra:
La zona lesional cutánea le ha dolido y picado los primeros días. Ahora le molesta menos. Se trata de una quemadura cutánea por congelación debido al spray que le aplicaron en el campo de juego.
Se presenta el caso clínico y la imagen para llamar la atención sobre el riesgo de producir lesiones similares con el uso de ese spray, que pueden causar cicatrices e incluso secuelas de mayor gravedad.
Comentarios.
El spray para crioanestesia (anestesia por frío) "Cloretilo chemirosa" se usa con frecuencia en medicina deportiva para atenuar el dolor mediante el frío. También se usa en intervenciones quirúrgicas menores y antes de punciones, con el mismo fin.
En el bote ya advierte de que es un producto que puede ocasionar quemaduras en la piel por congelación. Debe usarse con moderación, en varias aplicaciones de 3 a 5 segundos y desde una distancia mínima de 15 o mejor 20 cm. Cuando la piel se pone blanca no debe seguir aplicándose. No debe aplicarse sobre heridas y tampoco sobre mucosas o el ojo, pues podría producir quemaduras graves. Todos los entrenadores y personal que lo use debería tener conocimiento de ese posible efecto secundario, para evitarlo.
También es un producto inflamable que puede arder en contacto con fuego o explotar si se calienta mucho. Por ejemplo, no debe aplicarse para puncionar un hematoma subungueal de un dedo con una aguja o clip incandescente: hace años un compañero hizo eso mismo, y se produjo una llamarada (que por suerte no quemó a nadie).
PD. Otro caso que he atendido: quemadura por Cloretilo en la parte posterior del maléolo peroneo de una jugadora de Badminton de 15 años que sufrió un traumatismo en su tobillo:
PD2 Otro caso, futbolista de 15 años, once días después de sufrir una caída lesionando la muñeca, siendo tratado en el campo con Cloretilo:
PD3 Otro caso, futbolista de 12 años que acude a consulta 11 días después de traumatismo en tobillo. La madre pregunta que qué puede ser la pequeña mancha que le ha aparecido en el dorso del pie. Se confirma que le echaron Cloretilo en el campo de fútbol.
Suscribirse a:
Entradas (Atom)















