|
| Mis compañeros traumatólogos. |
Ya llevo siete años en este Hospital, que no es muy grande pero es muy funcional y efectivo. Los jueves por la mañana suelo operar, y a veces tengo cirugía alguna tarde, o urgencias en cualquier momento. El hospital cuenta con tres quirófanos, y resuelvo tanto patología traumática (fracturas y luxaciones, artroscopias de rodilla, sutura de tendones y heridas...) como patología ortopédica (operaciones para artrosis, juanetes, quistes...).
 |
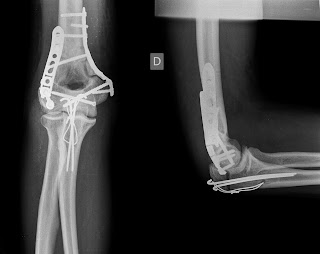
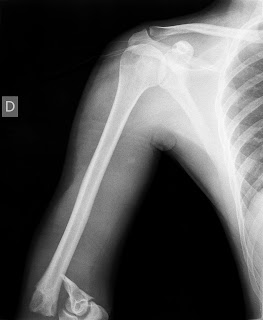
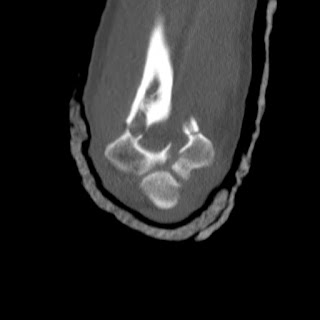
| La operación de esta mañana. Osteosíntesis con placa y tonillos de una fractura compleja de clavícula en un ciclista. |
Cuando estoy en el Hospital ayudo si es necesario a los médicos de Urgencias, que están presentes las 24 horas del día todos los días. Y además estoy cinco o seis días al mes de Traumatólogo de Guardia localizado, durante el turno de 24 horas, disponible para acudir al Hospital cuando viene alguna patología compleja que requiere operación...
Así es mi vida laboral. Soy de las afortunadas personas que trabajan en lo que más les gusta. Estudié Medicina y lo sigo haciendo, porque seguí el consejo de mi sabio abuelo (el Dr. Isidro Puebla): un médico tiene que estudiar toda la vida. Y cuando terminé la Carrera en la Universidad Autónoma de Madrid, en 1982, decidí ser traumatólogo: y desde entonces me he dedicado a esta especialidad. He trabajado en diversos Hospitales (sobre todo 28 años en Povisa, ver mi despedida), y desde enero de 2012 estoy en este Hospital, que antes se llamaba El Castro, pero ahora, desde hace dos años, se llama HM Vigo (de la cadena de Hospitales privados HM). Y sigo tratando de hacer bien mi trabajo y de ayudar a todos los que puedo a que lleven mejor su vida, con más salud. Es un privilegio, y se me da bien.