Algunas compañías de seguros creen que da igual hacer una Eco en un sitio u otro, y supongo que por eso eligen el sitio más barato.
Eso es un error, y a veces muy perjudicial para sus asegurados.
He tenido varios casos en los que me ha venido un paciente con una ecografía hecha por alguien que no conozco, y esa prueba no me ha servido para nada; o incluso ha sido peor, y ha
perjudicado al paciente, al mantener una incógnita -y prolongar el problema o cronificar la patología- de algo que se podría haber diagnosticado con una buena ecografía, o ha ocasionado que se le hicieran otras pruebas o tratamientos innecesarios, costosos y con riesgos, o ha prolongado una baja...
El siguiente caso es muy ilustrativo de
algo que los Traumatólogos sabemos con respecto a las ecografías: el valor de esa prueba es muy variable, subjetivo, y depende sobre todo de la experiencia y conocimientos del Radiologo Ecografista que la hace.
CASO CLINICO:
Mujer de unos 45 años que recibió una contusión casual en el dedo pulgar de su mano derecha, trabajando en un supermercado. Siguió trabajado, pero día a día fue teniendo más dolor.
A las dos semanas fue a su Mutua donde
le hicieron una radiografía y le dijeron que no era nada, un esguince, que se le pasaría... No mejoró con anti-inflamatorios ni con una ortesis rígida con la que trabajaba, sino que fue a peor, persistiendo el dolor y la inflamación, y no podía estirar el dedo del todo...
Volvió a la Mutua y le hicieron una ecografía que informaba: "DUDOSA ROTURA DEL TENDÓN EXTENSOR CORTO DEL PULGAR". Le dijeron que le pasaría, y que a lo mejor había que operar y suturar el tendón; pero como seguía mal le pidieron una Resonancia Magnética del dedo pulgar, que informó: "CELULITIS INFLAMATORIA EN REGIÓN PALMAR DEL PULGAR".
Le siguieron dando anti-inflamatorios y acudió a mi consulta (tres meses después del traumatismo inicial). El dedo estaba inflamado y dolorido, era difícil de explorar, y mantenía una flexión de la articulación interfalangica. Sospeché artritis (además de la rotura del tendón que informaba la Eco), pero no me cuadraba mucho ese diagnóstico, e indique una nueva ecografía realizada por un Ecografista de mi confianza. La Mutua no autorizó hacerse cargo de esa nueva Eco, y la paciente decidió hacerla y se la tuvo que pagar de su bolsillo.
 |
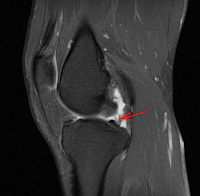
Imagen de la Ecografía. Corte transversal del tendón flexor
del pulgar, con la con polea engrosada y la vascularización aumentada. |
El diagnóstico de la nueva ECO era claro: "DEDO PULGAR EN RESORTE CON TENOSINOVITIS DEL TENDÓN FLEXOR Y ATRAPAMIENTO BAJO POLEA A1 ENGROSADA".
Ahora ya sabemos lo que tiene, no hace falta operar, no hace falta hacer más pruebas, y podemos enfocar bien el tratamiento... Pero eso es otra cuestión.
Ojalá los responsables de los Seguros reflexionen sobre este tema y tomen decisiones... Lo barato puede salir caro, y causar perjuicios a los pacientes. También pasa con las RM y con otras pruebas...
Se me ocurre que sería interesante instaurar un sistema que evalúe la eficacia de las ecografías (y de otras pruebas), en el que los médicos asistenciales reportaran tanto los falsos positivos (diagnóstico de patologías que no existen) como los falsos negativos (no se diagnostica lo que realmente tiene el paciente). Serviría para conocer la fiabilidad de los resultados y poder mejorar la calidad asistencial. Y estoy seguro de que ahorraría problemas y costes.