|
| La buena evolución de David, reflejada en la Web del equipo ciclista Rías Baixas. |
Ante una fractura de clavícula, que son bastante frecuentes, se plantea el dilema de operar ("tratamiento quirúrgico") o no operar ("tratamiento conservador").
La decisión puede retrasarse unos días en los que hay que ponderar las ventajas y los inconvenientes de ambas opciones, teniendo en cuenta el tipo de fractura y las peculiaridades de cada paciente en cada caso concreto. Y también influye, por supuesto, las preferencias y la experiencia del traumatólogo que se hace cargo del caso.
Antiguamente las fracturas de clavícula casi nunca se operaban: se inmovilizaban con un vendaje en ocho (para llevar el hombro hacia atrás) y con un cabestrillo (para evitar que el peso del brazo tire hacia abajo del hombro), se aplicaba frío local y se prescribían calmantes, y el paciente dormía los primeros días en un sillón o semi-incorporado en la cama (posición en la que la clavícula es más estable que tumbado). Varios días o semanas después se empezaba a endurecer el hematoma interno que se produce en el sitio donde rompe el hueso (sitio llamado "foco de fractura"), y tras unos días empezaban a pasar las molestias: dejaba de haber movimiento en el foco, dejaba de crujir la clavícula, y acababa curando la fractura, formándose primero un callo blando (una especie de gelatina compuesta de un tejido llamado osteoide, sin calcio) y después el callo óseo duro o calcificado.
Tratamiento conservador. Sí que es cierto que este método de curación es incómodo y más lento (de tres a seis meses para recuperar la capacidad para deporte) que la operación, y que acaba por dejar una deformidad estética bajo la piel en la clavícula (pues suele quedar un discreto acortamiento del hueso por el acabalgamiento de los fragmentos que siempre se produce, si bien esa deformidad es estética, y es raro que a la larga ocasione problemas como dolor o falta de fuerza o de movilidad). Pero con el tratamiento conservador el paciente se evita los riesgos de una operación y las posibles complicaciones de la cirugía, que pueden ser importantes. En un pequeño porcentaje de casos, sobre todo si el paciente mueve el hombro y el brazo antes de tiempo, puede que los dos fragmentos principales de la clavícula no lleguen a unir, y si eso produce problemas (no siempre es así) y no se soluciona en varios meses, se considera que la fractura no ha unido y puede tener que ser operada: pero eso es muy raro.
Tratamiento Quirúrgico. La opción de operar una fractura aguda de clavícula se plantea cuando los fragmentos principales están muy separados ("hay desplazamiento", decimos), o cuando hay heridas y asoma el hueso, o en algunos casos de politraumatizados con múltiples lesiones (y no siempre). Y en los deportistas (y trabajadores manuales) es cada vez más frecuente optar por el tratamiento quirúrgico, la operación, porque las actuales placas con tornillos que se usan para fijar los fragmentos son mucho mejores que las antiguas (que se soltaban con frecuencia) y porque el periodo de recuperación es más rápido (dos o tres meses como media para recomenzar deportes, aunque es variable en cada caso).
La operación puede retrasarse una o dos semanas (o incluso tres o cuatro), y conlleva trámites burocráticos, papeleos y estudios previos. Debe hacerse bajo anestesia general, lo que tiene sus riesgos (que con los avances de la medicina y en personas sanas son muy reducidos) y habitualmente con un ingreso dos o tres días en el Hospital. Y deja como secuela siempre la cicatriz (que en algunos casos molesta), y la persistencia del material de osteosíntesis (la placa y los tornillos) que en un 20% de los casos se tiene que retirar (al menos cuatro o seis meses después), sólo si molesta, con otra operación (que es mucho más sencilla que la primera y de la que el paciente habitualmente se recupera en pocas semanas).
En algunas ocasiones, a pesar de operar, el hueso tarda en unir o no une (los fragmentos rotos pueden quedar sin vascularización, sin que les llegue sangre, por la propia fractura, y se bloquea el proceso de curación hasta que no se revascularizan), y a veces se rompe la placa (si se hace mucha actividad antes de la consolidación), y hay que volver a operar, en algunas ocasiones aportando injerto de hueso tomado de la cadera... Y muy raramente se puede producir otra complicación temible: la infección de la operación...
En medicina, como en la vida, no todo es blanco o negro: no siempre es fácil saber cual es la mejor opción. Pero en general se puede afirmar que las fracturas de clavícula curan bien sin operar, aunque sean unas fracturas muy incómodas las primeras semanas, pero compensa aguantar esas molestias, y al final el resultado es de recuperación completa. Y aunque se pueden operar, la operación se reserva solo para algunos casos...
Imágenes: operando una fractura de clavícula, donde se aprecia un tercer fragmento que estaba volteado 90º; dos tornillos sujetan los fragmentos ya colocados en su sitio, y una placa estabiliza la clavícula; control de rayos X tomado intra-operatoriamente.
Otro caso de un ciclista semi-profesional:
PD junio 2017: en la siguiente imagen el lector avispado observará, además de los tatuajes y de la sutura con grapas de una operación de osteosíntesis de clavícula realizada la semana pasada, una cicatriz antigua que continúa hacia el lateral del hombro: se trata de un ciclista al que ya operé hace dos años de una luxación acromio-clavicular, y el otro día volvió a tener un accidente haciendo un descenso arriesgado con bicicleta...
PD. OTRO CASO DE DICIEMBRE DE 2018:
Otro caso operado recientemente (28.5.2019):
 |
| TAC en visión tridimensional, visto desde arriba. |
 |
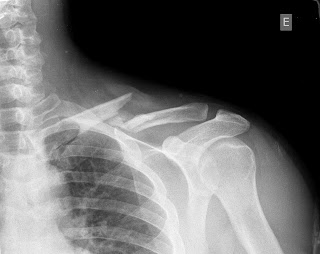
| La misma fractura de clavícula, con un fragmento angulado. |
 |
| Terminando la cirugía, con la placa colocada y dos tornillos interfragmentarios. |
 |
| La sutura de piel tras la intervención. Antes hay que suturar partes blandas, músculos y tejido subcutáneo. |
 |
| Control radiográfico, cinco semanas tras la operación. |