Preámbulo: resumen del proceso asistencial (con comentarios).
El accidente fue un jueves por la tarde (en concreto el 26 de febrero de 2015). La paciente (menor de edad) fue recogida en ambulancia desde el gimnasio en donde estaba haciendo saltos mortales sin el obligatorio cuidado de ningún monitor....
Tras pasar por el Hospital Fátima, la paciente ingresó en El Castro con diagnóstico inicial de fractura del peroné en la rodilla derecha, y se le puso una férula de yeso. Al día siguiente hicimos dos Resonancias Magnéticas (que detectaron una lesión de ligamentos muy importante y un gran hematoma, y en las que no se veía trombosis de la arteria). Por la tarde le operé la rodilla (realizando en quirófano una descompresión de musculatura y del hematoma).
También tenía fractura parcial de la tibia y una afectación neurológica causada por estiramiento de los nervios al sufrir la caída, que le ocasionaba una parálisis y una disminución de la sensibilidad, que no precisaba tratamiento en fase aguda, que no tenía relación con la circulación, y que se mantuvieron invariables todo el tiempo.
Tras la operación mejoró y disminuyó el dolor. A los dos días (sábado tarde) la pierna estaba perfectamente vascularizada, con color y temperatura normales, y la saturación de oxígeno en los dedos del pie (monitoreada con pulsioxímetro) era normal: 94-98%; y la paciente pasó la tarde en compañía de múltiples visitas y sin apenas dolor: todos esos datos descartan absolutamente isquemia (que es falta de llegada de sangre al pie).
El domingo por la mañana hice la cura de la operación y detecté descenso de la saturación, y pedí un angioTAC urgente. No había datos objetivos de isquemia. La saturación se mantuvo en 84% por la mañana, llegando a 90 y 92% por la tarde. También realizamos una transfusión de sangre por la anemia causada por las fracturas y la operación.
A las 20 horas se hizo el angioTAC que detectó trombosis de una arteria de la rodilla (la poplítea) pero buena llegada de sangre al pie por las arterias de la pierna a través de abundante circulación colateral. Al ser informado por el Radiólogo de El Castro llamé al cirujano vascular Dr Ignacio Lojo, colaborador habitual con nuestro Hospital (y probablemente el mejor cirujano vascular de Galicia), quien se hizo cargo del caso, y viendo que la situación era estacionaria y no había datos que llevaran a pensar que fuera a empeorar, me indicó que le trasladara a la paciente a su Hospital (Clínica Quirón) el día siguiente (lunes), que él la recibiría y la operaría (en principio el martes, me dijo).
Pero el lunes por la mañana, tras organizar todo para realizar el traslado a la Clínica Quirón, se cambió el plan, y por orden de la compañía de Seguros se trasladó a la paciente a Povisa. Despedí a la paciente (y a la familia) y le dije que estuviera tranquila que le iban a hacer una operación que no tendría que tener complicaciones; la pierna seguía con buen color y temperatura, saturaciones alrededor de 92-94%, y no tenía casi dolor (que es el principal síntoma de una isquemia).
El traslado se realizó a las 13:15 horas en ambulancia y al llegar a Povisa no le pusieron ningún calmante porque seguía sin dolor. A las 14 h le hicieron un nuevo AngioTAC (lo solicitó la médico de guardia Dra M.F. por indicación del cirujano vascular de Povisa, Dr Manuel Lores), que mostraba la misma lesión ya diagnosticada el domingo, con buena circulación colateral y permeabilidad de las tres arterias de la pierna, llegando la sangre perfectamente hasta el pie. Incluso desde el domingo al lunes las imágenes del angioTAC mostraban mejoría. Quien diga que la pierna estaba en isquemia cuando se realizó el traslado miente (y esa es la afirmación en la que se han basado para condenarme).
A las 15:15 horas de ese lunes ese cirujano vascular empezó la operación de bypass. Usó la vena safena de la pierna derecha (lo que descarta que esa pierna tuviera necrosis). Pero hizo el bypass a la tercera porción de la arteria poplítea; no se dio cuenta de que esa porción estaba trombosada, y no corrigió su error, y al ver que no funcionaba (funcionó un minuto, pero se volvió a trombosar) repitió el bypass, pero al mimo sitio, y lógicamente sin éxito. A las 19 horas el Dr Manuel Lores terminó la operación y dijo a la familia que iba a tener que amputar la pierna salvo que ocurriera un milagro, y la razón que les dio era que "el Dr Larrauri no se dio cuenta de que la pierna llevaba cuatro días sin recibir nada de sangre, y ha sido imposible salvarla, está en situación de isquemia irreversible". Pura mentira, pura calumnia. La madre me llamó por teléfono, llorando, a las 19:15 horas.
Conseguí hablar después con el Dr Manuel Lores, que me dijo que no sabía lo que iba a pasar pero que lo veía muy mal... Le dije que no era verdad lo que le ha dicho a la familia, pero me colgó el teléfono y ya no quiso hablar más conmigo. La paciente seguía en el quirófano y a las 19:30 horas el traumatólogo de Guardia (Dr. R. O.) realizó otra operación: la colocación de un Fijador Externo para estabilizar la rodilla fracturada. Es evidente que si la pierna estuviera necrosada (seis horas de isquemia producen necrosis, muerte de los tejidos, que es irreversible) ese traumatólogo no habría hecho esa operación.
A las 21 h la paciente pasó al postoperatorio y a la UCI, y al despertar de la anestesia tenía muchísimo dolor en la pierna y en el pie: ese dolor era por la isquemia que se había iniciado esa tarde en el quirófano (pues allí se debió obstruir la circulación colateral, total o parcialmente): le pusieron varios calmantes y seis ampollas de morfina, que no le neutralizaban el intenso dolor que tenía, y por la mañana del martes (quinto día tras el accidente) el anestesista le tuvo que colocar en la espalda un catéter epidural para administrar analgesia.
El anestesista (Dr. M.R.) anotó ese día que la pierna estaba palida (no cianótica) y que se mantenía cierta sensibilidad dolorosa en el pie; además los análisis de sangre fueron normales (ya habían sido normales en El Castro): es innegable que si se hubiera tratado de una isquemia de más de seis horas la pierna estaría azul (cianósis fija sin cambios a la presión) y no tendría ya ninguna sensibilidad, y además los análisis tendrían que detectar obligatoriamente signos de necrosis muscular (elevación de potasio y creatinina entre otras cosas). Esos datos objetivos demuestran que no había una isquemia irreversible: ni siquiera parecía completa el quinto día, por lo que todavía se podía salvar... El anestesista de la UCI se dio cuenta de ello y le dijo al cirujano vascular Manuel Lores que había que hacer algo, pero ese cirujano le respondió que no se podía hacer nada porque llevaba más de 88 horas en isquemia (y así lo escribe en sus informes). Esa respuesta es absurda, pues una pierna que lleva 6 u 8 horas en isquemia produce sustancias tóxicas que pueden causar la muerte por infección o fallo renal, y debe amputarse inmediatamente. Pero nada de eso pasó. El médico de la UCI demostró su extrañeza al escribir en su informe: "Se solicita nueva valoración por parte de Cir. Vascular que desecha cualquier nueva posibilidad de revascularización". Si tuviera claro que la pierna estaba en isquemia irreversible, sin remedio, no hubiera escrito eso. Por su parte el cirujano vascular Dr Lores ni siquiera pidió un nuevo angioTAC para ver si había posibilidades de salvar la pierna o parte de ella, e indicó la amputación por encima de la rodilla para el día siguiente. Y el martes por la mañana, seis días tras el accidente, realizó la amputación.

Esta primera fotografía está tomada en el Quirófano de Povisa, cuatro días después del accidente, el lunes a las 19:20 h aproximadamente (esto es: seis horas tras el traslado desde El Castro hasta Povisa). Acaba de terminar de hacer la operación de bypass el cirujano vascular Manuel Lores, y va a empezar el traumatólogo de guardia de Povisa (Dr. M.O.) a colocar el Fijador Externo.
La foto demuestra que el pie tiene buen color, le llegaba sangre (ver especialmente el primer dedo), no tiene cianosis (color azul o morado), como mucho se ve pálido (normal con las fracturas y tras 4 horas de bypass) lo que descarta totalmente que cuando llegó a Povisa seis horas antes esa pierna tuviera isquemia o cianosis. El Dr Manuel Lores afirma tajantemente lo contrario. Miente.
Quien sepa algo de traumatología habrá detectado que la foto también delata que la pierna de la paciente se trató sin la necesaria protección: a ningún médico atento se le ocurre levantar así una pierna que tiene fracturas en la rodilla e inestabilidad ligamentosa y que además tiene una lesión vascular... Además todos los tratados de Traumatología y de Cirugía Vascular están de acuerdo en que para operar una lesión como esta primero debe colocarse el Fijador Externo y después hacerse el Bypass (para evitar que los movimientos que se hacen al poner el Fijador puedan dañar la circulación): y se hizo al revés.

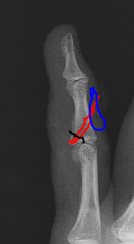
Esta segunda imagen muestra las arterias (lineas verticales en color amarillo pálido) a su paso por ambas rodillas, en el angioTAC que se hizo tras llegar a Povisa (lunes a las 14h). La rodilla derecha es la que se ve a la izquierda (como si miráramos de frente a la paciente) y la flecha roja muestra la interrupción en la segunda porción de la arteria poplítea a su paso por detrás de la rodilla derecha, por la trombosis que se produjo a consecuencia de la lesión de la capa íntima de la arteria por el traumatismos. Ese tipo de lesiones inicialmente permite el paso de sangre pero horas o días después se obstruye: y eso debió pasar el domingo por la mañana, que fue cuando bajó la saturación de oxígeno, y fue cuando pedí el angioTAC; sin embargo se ve perfectamente que la circulación se restablece más abajo, flecha amarilla, y que las arterias de la pierna llevan sangre, especialmente la principal de la pierna que se llama tibial posterior, que se ve más gruesa que la de la pierna izquierda.

Esta es una imagen del angioTAC que se hizo el domingo en El Castro. La línea roja señala la zona donde comienza la trombosis. Se aprecia abundante circulación colateral y una buena arteria tibial posterior que llega hasta el pie. Pero el Dr Manuel Lores afirma que había isquemia completa e irreversible desde el primer momento del accidente, que la sangre no pasaba desde la obstrucción hacia el pie, y niega que hubiera ninguna circulación colateral.
Los expertos que han comparado ambos angioTACs, el del domingo en El Castro y el del lunes en Povisa no encuentran diferencias significativas entre ambos, o incluso aprecian algo de mejoría. Se confirma que la situación era estacionaria y que tras instaurarse la trombosis la circulación no empeoró.
Esta cuarta foto es la imagen de la pieza anatómica de las arterias de la rodilla estudiada por los patólogos tras la amputación. La flecha roja indica la zona de la sutura distal del bypass, donde el Dr Manuel Lores conectó la vena safena con la arteria poplítea: y se ve y se remarca en el informe del patólogo que esa sutura se realizó en la tercera porción de la arteria poplítea. Hasta el Dr Manuel Lores tuvo que reconocer que eso era así, que él hizo la salida del bypass a la tercera porción de la poplítea.
Esquema de la lesión: trombosis (coágulo intraarterial) en el final de la 2ª porción y en toda la tercera porción de la arteria poplítea. Se ven las tres porciones de la arteria poplítea y las arteria de la pierna, Tibial Anterior (TA), Tronco Tibio-Peroneo (TTP), Peronea (P) y Tibial Posterior (TP).
Este que está aquí arriba es el esquema del bypass o puente venoso que hizo el Dr Manuel Lores, cirujano vascular que trabajaba en Povisa (se jubiló un mes después de su grandiosa actuación y calumnia), con la vena safena (en azul). Los bypass se hacen para puentear una lesión arterial, y la salida del bypass tiene que hacerse siempre más allá de la obstrucción, en una zona sana de la arteria. Y en este caso no se hizo así, porque la tercera porción de la arteria poplítea estaba trombosada. Los peritos (incluso de la acusación) afirmaron que si se hacía la salida de un bypass a una zona trombosada el bypass no funcionaría.
El Cirujano Vascular Dr Manuel Lojo afirmó que no tenía sentido repetir el bypass al mismo sitio, y explicó cómo tendría que haberse hecho: suturando el final de la safena más abajo, más distal, a una zona arterial sana, mejor al comienzo del TTP (que estaba muy cerca, a unos dos centímetros de distancia de donde se hizo).
El cirujano vascular de Povisa Dr Manuel Lores se equivocó desde el principio: se confundió en el diagnóstico (pensó que era una sección aguda de la arteria poplítea, pero era una trombosis secundaria a una lesión de la íntima, que afectaba a la tercera porción de esa arteria), no leyó los informes médicos que le enviamos ni vio las imágenes de los angioTACs (lo reconoció en el Juicio), hizo al by pass a la tercera porción de la poplítea que estaba trombosada, y no se dio cuenta de su error, y después, para tratar de quedar libre de toda sospecha, me acusó a mí de ser el culpable de la amputación, y mintió y falsifico datos en sus informes médicos.
Escribió sus informes después de la operación, y ya los hizo falseando la realidad para encubrirse y culparme a mi: escribió que la paciente había tenido mucho dolor en El Castro desde el comienzo por la isquemia, pero eso es mentira y se prueba con las hojas donde se registra la administración de calmantes, que eran cada día menos; afirma también -mintiendo- que la pierna al llegar a Povisa estaba azulada (subcianótica) pero eso es mentira y se descarta viendo la foto tomada seis horas antes. Afirma también que no había circulación colateral, pero viendo las imágenes de los angioTACs se ve que si había y mucha. Afirma que la pierna estaba fría, pero nunca estuvo fría en El Castro (todas las enfermeras y yo lo controlamos y lo afirmamos) y además si la sangre circulaba por la pierna (como demuestran la pulsioximetrías y las imágenes de los angioTACs, al ser la sangre un liquido caliente, la pierna tenía que estar caliente, a la misma temperatura corporal (porque si la sangre se detiene la piel se pone fía, a la temperatura ambiente y es muy fácil detectarlo, como cuando tocas a un muerto).
El Dr Manuel Lores también entra en contradicción consigo mismo al afirmar que la pierna ya estaba necrosada tras 80 horas de isquemia, y sin embargo usó la vena safena de esa misma pierna para hacer el bypass: todos los tratados de cirugía vascular afirman que para operar una isquemia prolongada que empieza a afectar la viabilidad de los tejidos hay que usar la vena safena de la otra pierna para hacer el bypass. El Dr Lores ni se lo planteó porque vio que la pierna estaba bien: no había isquemia ni necrosis.
También incurre en incongruencia el Dr Manuel Lores al afirmar que la causa del fracaso del bypass fue "debido al espasmo severo irreversible de la arteria poplítea y de los troncos distales2 (arterias de la pierna) "secundarios al tiempo transcurrido de 88 horas de isquemia aguda". La arteria poplítea no tenía espasmo sino trombosis, y los troncos distales se ven con buen calibre en los angioTACs, y el radiólogo de Povisa afirma que son permeables, esto es, que circula la sangre por ellos, como se puede comprobar en el siguiente texto:

La imagen anterior es la del informe del Radiólogo de Povisa (Dr F.J. Taboas) del angioTAC del lunes a las 14 h, antes de la operación. Queda muy claro (y además se ve en la primera imagen) que había una trombosis de toda la tercera porción de la poplítea, hasta su final donde se bifurca. Textualmente escribió en su informe: "Oclusión de la Arteria poplítea derecha en su tercera porción recanalizando en el extremo distal de la poplítea previo a la salida de la Tibial Anterior". Ni siquiera habla de que estuviera afectada la segunda porción: eso fue un añadido del Dr. Manuel Lores
Como es fácil de comprobar el Dr Manuel Lores mintió escribiendo en su informe: "Se realiza AngioTAC de MMII que demuestra
oclusión completa de arteria poplítea derecha en 2ª y 3ª porción proximal, recanalizando en 3ª porción distal" (la negrita es mía: lo remarco en amarillo en la foto del texto de su informe). Si la realidad fuera como el Dr Lores escribe, el bypass hubiera funcionado: pero la verdad indiscutible es que toda la tercera porción de la poplítea estaba trombosada, y él pretendió ocultarlo, mintiendo.
Esta es una foto de una parte del contenido del informe médico pericial que hizo un amigo del Dr Manuel Lores, el cirujano vascular Dr Ignacio García. Se puede comprobar que manipula lo que realmente dijo el radiólogo Dr Francisco Javier Taboas Paz, al que cita en el párrafo y afirma que firmó ese informe, cuando realmente ha cambiado lo que ese Radiólogo escribió, para tratar de defender que la tercera porción distal de la arteria poplítea estaba recanalizada y sana, cuando no era así. Es prácticamente imposible que ese cambio haya sido un error casual.
El juzgado pidió a un traumatólogo y a un cirujano vascular que hicieran informes periciales para el caso. Los dos especialistas se eligieron por sorteo entre médicos del Sergas. El traumatólogo Dr. José L. de la Torre hizo un informe exponiendo que no apreciaba ningún error en mis actuaciones médicas, y que si se produjo la amputación fue por complicaciones del proceso traumático que ocasionó una trombosis que no se pudo resolver (pues no siempre en medicina las operaciones salen bien).
Pero el Cirujano Vascular, el Dr Ignacio García, que trabajaba en Ourense (de donde había venido el Dr Manuel Lores a Vigo, y además los cirujanos vasculares de Galicia son pocos y se conocen todos y se supone amistad entre ellos), defendió el diagnóstico del Dr Manuel Lores de isquemia irreversible en el momento del traslado, y trató de encubrir el grave error del Dr Manuel Lores que causó la isquemia falsificando el informe del Radiólogo de Povisa.
Cuando alguien comete un crimen, la mejor defensa que tiene es acusar a otro, ponerle el arma asesina en sus manos, y asegurar que vio como lo hacía, falsificando pruebas... Algo parecido es lo que hizo el Dr Manuel Lores.
Espero que la justicia se de cuenta y juzguen y condenen por su error y por su maldad a ese cirujano vascular, que se jubiló un mes después de operar a la paciente.
Yo actué con la máxima atención y todos mis conocimientos en este caso, correctamente, no cometí ningún error. Y si volviera para atrás lo único que no haría sería enviar a la paciente a Povisa. Aunque la hubiera enviado antes, si el Dr Manuel Lores la hubiera operado haciendo la misma operación que hizo, habría tenido que amputar. Y estoy seguro de que si la hubiera operado el Dr Ignacio Lojo o cualquier otro cirujano vascular medianamente competente, la pierna no habría entrado en isquemia y no se habría tenido que amputar.