En la parte superior del hueso coxal o de la pelvis está la cresta iliaca, y por delante de ella se ubica un saliente óseo llamado espina iliaca anterosuperior (EIAS).
Traumatólogo de Guardia - Pedro Larrauri - Vigo.
Fracturas, artrosis, lesiones deportivas, osteoporosis, dolor y tumores óseos, accidentes, anatomía del aparato locomotor, cirugía ortopédica... Un Blog abierto sobre temas médicos y traumatológicos, escrito por Pedro Larrauri, médico Traumatólogo y Cirujano Ortopédico, Profesor Asociado de la Universidad de Vigo, ejerciendo en esta ciudad desde hace más de 35 años (actualmente en el Hospital Concheiro Vigo, tel: 986411466)
Enlace a mi Blog de temas sociales y políticos.
lunes, 22 de diciembre de 2025
Fractura arrancamiento EIAS (espina iliaca anterosuperior) en futbolista.
miércoles, 18 de junio de 2025
Artrodesis IFD del segundo dedo con agujas Kirschner.
 |
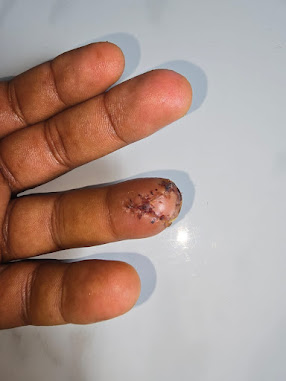
Paciente mujer de 50 años. Hace año y medio sufrió herida en el dedo por mordedura de perro, que se infectó. Presenta incapacidad funcional con dolor, deformidad y rigidez: artritis IFD. |
 |
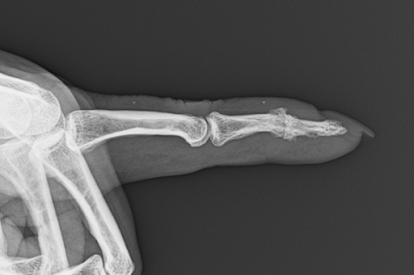
Radiografía anteroposterior y lateral. |
 |
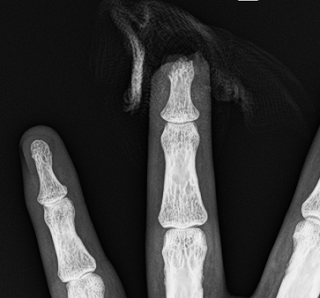
Control Rx, vista anteroposterior con dos agujas K. |
 |
Primera cura a los cinco días de la operación. |
 |
Visión lateral. |
viernes, 21 de marzo de 2025
Reabsorción o regresión de una hernia discal lumbar.
viernes, 28 de febrero de 2025
Amputación de la punta del dedo. Colgajo local para cerrar el muñón.
Caso clínico. Varón de 35 años trabajador en un barco. Dos días antes se pilló la punta del cuarto dedo de la mano izquierda con una puerta metálica, resultando con una amputación transversal perdiendo la parte final del pulpejo y el 20% de la uña.
Se hizo cura a bordo y al hacer escala en Vigo es enviado a nuestro Hospital. Se hacen radiografías que comprueban pérdida del extremo del penacho de la falange distal.
Pasa a quirófano donde bajo anestesia local e isquemia se realiza limpieza quirúrgica, remodelado y mínimo acortamiento del extremo de la falange, y cierre del muñón con un colgajo deslizante de pie y grasa subcutánea de zona anterior del muñón, según técnica de Tranquilli Leali
A los cuatro días se realiza la primera cura. El paciente viaja a su país de origen donde sigue haciendo curas. Nos envía la foto tras la retirada de los puntos, confirmando muy buena evolución.
 |
| La primera cura siempre tiene mal aspecto, pero la evolución suele ser buena, como lo fue en este caso. |
 |
| Dos semanas después de la operación. |
Imágenes de la técnica de Tranquilli Leali para cierre de muñón de dedo:
 |
| Con el paciente antes de que volara a su país. |
viernes, 25 de octubre de 2024
Reacción inflamatoria granulomatosa al hilo empleado para suturar el tendón de un dedo en un caso de "mallet finger".
Con frecuencia los traumatólogos implantamos en nuestras operaciones materiales metálicos de osteosíntesis, y también hilos de sutura. En ocasiones esos hilos causan problemas, especialmente roce de los nudos o rechazo con reacciones inflamatorias granulomatosas... Eso es lo que ocurrió en este caso.
 |
| Las dos presentaciones del "mallet finger": rotura subcutánea del tendón extensor (causada por el traumatismo) o bien fractura por avulsión de de la base de la falange distal |
 |
| Ecografía del dedo. Se observan los hilos y los nudos, y abajo el aumento de vascularización (en rojo) por el proceso inflamatorio granulomatoso. |
 |
| En quirófano, comenzando la intervención. |
 |
| El tejido de granulación, con la coloración azulada causada por la degradación del hilo de sutura. |
 |
| Extracción de los puntos se sutura con los que se había cosido el tendón. |
 |
| Al terminar la cirugía, antes de soltar la isquemia (el torniquete con una goma en la base del dedo) |
 |
| Resultado en las primeras curas. Abajo: video de un momento de la intervención. |
 |
| Resultado final, mes y medio tras la operación de retirada del hilo de sutura y limpieza del tejido de granulación. |























.jpg)







